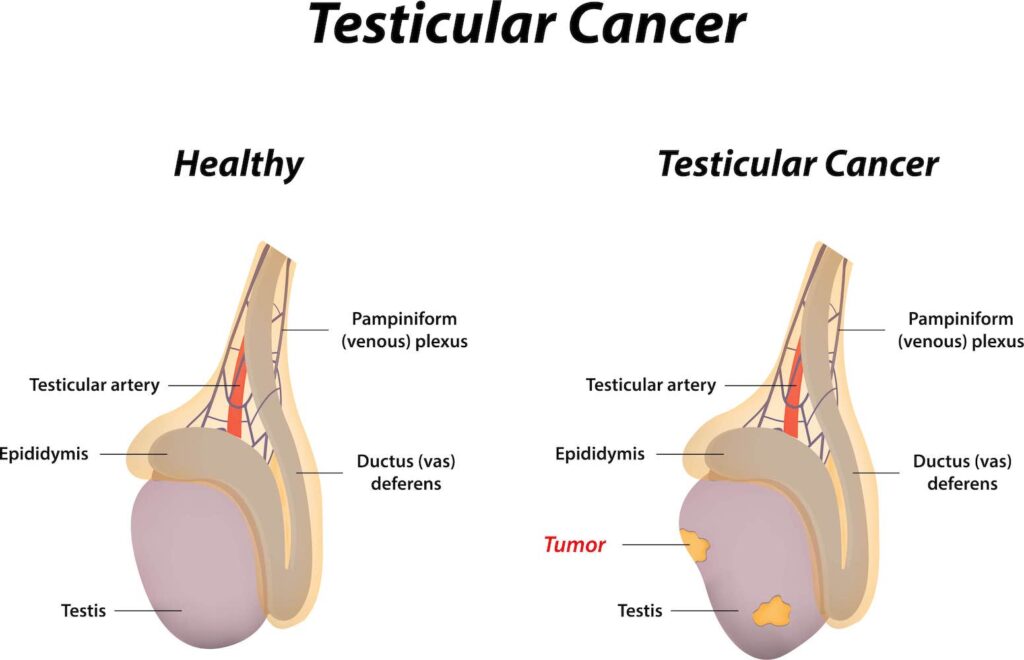
睾丸生殖细胞肿瘤随访
目前国内尚无睾丸生殖细胞肿瘤(testicular germcell tumors,TGCTs)患者的大规模随访数据,主要参考欧美相关资料。TGCTs随访应根据每位患者的个性化情况来具体确定,任何一种随访计划都无法满足所有患者。
TGCTs随访包括肿瘤控制、治疗效果评判和并发症处理等多个方面。
- ①血清肿瘤标志物及影像学检查可以较好地监测睾丸生殖细胞肿瘤的复发。
约$2/3$的非精原细胞瘤复发患者及$1/3$的精原细胞瘤复发患者血清肿瘤标志物[AFP和(或)hCG]会升高。LDH是预测肿瘤转移的重要指标,但用于预测复发尚存在争议。由于一些复发患者的肿瘤标志物并不升高,因此临床体检及影像学的随访亦非常重要,包括定期胸部、后腹膜和盆腔CT、MRI和PET-CT等复查。
②发现第二原发肿瘤病灶:目前关于对侧睾丸原发肿瘤的监测还缺乏特异性的监测指标。危险因素有睾丸下降不全、不育症、睾丸萎缩、睾丸微小结石、发病年龄轻等。一般不推荐做对侧睾丸活检,但由于睾丸萎缩是第二原发病灶的主要危险因素,所以建议当睾丸体积<12ml时可做对侧睾丸活检(化疗前或化疗结束2年后)。同时继发性恶性肿瘤也是随访过程中值得关注的。
③监测化疗和(或)放疗的毒副作用:生殖细胞肿瘤的所有治疗包括手术、放疗及化疗都存在一定毒副作用的风险。治疗的重要目标之一是在不影响可治愈性的情况下最大限度地减少和预防治疗相关的毒性。
a.早期副作用:常见包括疲劳、恶心和呕吐、消化不良、骨髓抑制、感染、周围神经病变、听力丧失、肾功能减退和死亡;
b.晚期副作用:包括周围神经病、雷诺现象、听力损失、性腺功能减退、不育症、继发性恶性肿瘤和心血管疾病等。④监测远期心理健康:由于睾丸肿瘤的治疗可能会使患者产生一定的社会心理问题,随访可帮助这些患者重建信心。
- ⑤监测放射反应:与普通人群相比,同时接受放疗和化疗的生殖细胞肿瘤患者的非生殖细胞恶性肿瘤发生率增高200%,此外,频繁进行CT影像学监测也会增加继发性恶性肿瘤发生的可能性
随访原则上包括体格检查、血清肿瘤标志物和影像学检查。体格检查(包括对侧睾丸)一般和血清肿瘤标志物同时进行,重点关注颈部、锁骨上淋巴结,腹部有无包块,神经系统症状和体征。AFPB-hCG和LDH仍是目前临床最常用的TGCTs血清肿瘤标志物。
- 在纯精原细胞瘤中,AFP、B-hCG和LDH升高的比例分别为2.8%、28%和29.1%;
- 非精原细胞瘤这三种指标的升高比例分别为60.1%53.0%和38.7%“2。
判断NSGCTs早期复发最敏感的方式是定期行血清 AFP、β-hCG检查。纯精原细胞瘤AFP极少会升高,β-hCG在15%~20%的晚期精原细胞瘤会升高,LDH在部分精原细胞瘤是唯一升高的标志物。
近期研究也提出利用miRNA等指标替代上述传统肿瘤指标进行TGCTs随访。
影像学检查包括胸部X线片,腹部、盆腔CT或MRI。CT和MRI均可用于评估腹膜后、盆腔和腹股沟区域来自睾丸的转移病灶,各有优缺点如;MRI相比CT放射副作用更小,推荐在有经验的医学中心使用腹部MR进行随访。PET-CT检查虽然对肿块分类的准确性(约为 56%)高于CT(约为42%)然而灵敏度较低且费用高,一般不予推荐。无论对侧睾丸未活检还是活检阴性,均不推荐对对侧睾丸进行超声检查。由于大多数肿瘤在治疗后2年内复发,晚期复发(5年后)罕见但仍有可能,因此生殖细胞肿瘤的随访至关重要。随访的间隔时间和次数取决于原发肿瘤的组织类型、分期和复发风险。
欧洲泌尿外科协会根据临床诊断、初始治疗方式及肿瘤复发风险,将睾丸肿瘤患者分为3类随访组,包括:
- ①I期精原细胞瘤患者
- ②积极监测的I期非精原细胞瘤患者
- ③所有接受辅助治疗或治愈性化疗患者,根据IGCCCG风险评估模型判定为预后良好和中等的转移性疾病患者,无论是否手术,病情均获得完全缓解(精原细胞瘤包括残留病灶<3cm,或残留病灶>3cm但PET阴性)。值得注意的是,未能达到完全缓解或出现预后不良疾病的患者应由专科中心单独随访。
相比EAU指南随访推荐的简洁明了,NCCN的随访分组则更为详尽及细化,以下随访方案推荐主要参考2022版NCCN睾丸肿瘤指南。推荐随访时间是治疗后5年,但对于高危和特殊患者5年后仍需定期随访。
精原细胞瘤的随访
1. I期精原细胞瘤
(1)根治性睾丸切除术后的监测:体格检查和血清肿瘤标志物在第1年每3~6个月1次:2年每6个月1次,3年每6~12个月1次,然后每年1次。腹部盆腔CT/MRI在第1年4~6个月,12个月共做两次,第2年每6个月,第3年每6~12个月,然后4~ 5年每12~ 24个月检查1次。胸片根据需要检查。研究发现,与非精原细胞瘤相比,I期精原细胞瘤的血清肿瘤标志物对其复发发现效力有限,且其5年后复发率更高,因此其5年后的长期随访是必需的m8。而也有研究提示,晚期复发(5年后)罕见,约0.5%,因此5年后的随访中,影像学检查不被常规推荐,随访重点应从肿瘤的复发转至治疗的副反应上。
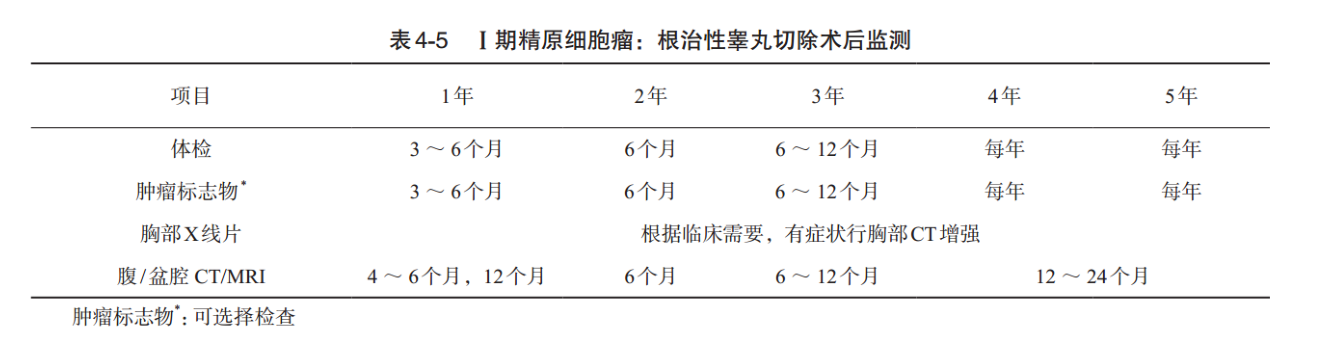
(2)辅助治疗(化疗或放疗)后的监测:体格检查和血清肿瘤标志物第1~2年每6~ 12个月1次,以后每年1次。腹部盆腔CT/MRI第1~3年每年1次。胸片根据临床需要检查。
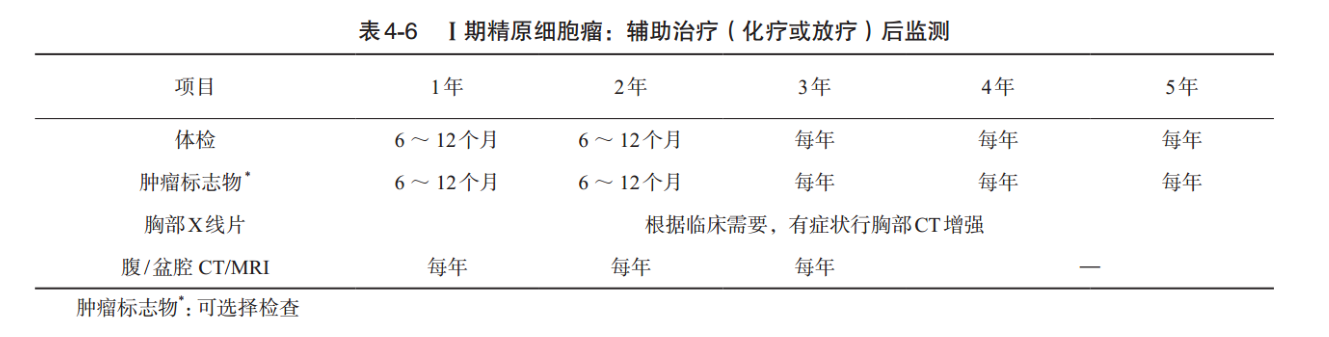
2.Ⅱ~Ⅲ期精原细胞瘤
(1)ⅡA和非大块ⅡB期精原细胞瘤:放疗或化疗后无肿瘤残留后监测
体格检查和血清肿瘤标记物第1年每3个月1次,以后每6个月1次直至满5年。腹部盆腔CT/MRI第1年第3个月、第9或12个月各1次,第2~3年每年1次,然后根据临床需要。胸片在第1~2年每6个月1次。

(2)大块临床ⅡB、ⅡC和亚期精原细胞瘤:化疗后监测。体格检查和血清肿瘤标志物第1年每2个月1次,第2年每3月1次,然后降低至第3、4年每6个月,第5年每年1次。腹部盆腔CT/MRI第1年每4个月1次,第2年每6个月1次,第3~4年每年1次,然后根据临床需要。胸片第1年每2个月第2年每3个月,然后每年1次。对于合并膜上病变患者前2年需做胸部增强CT。
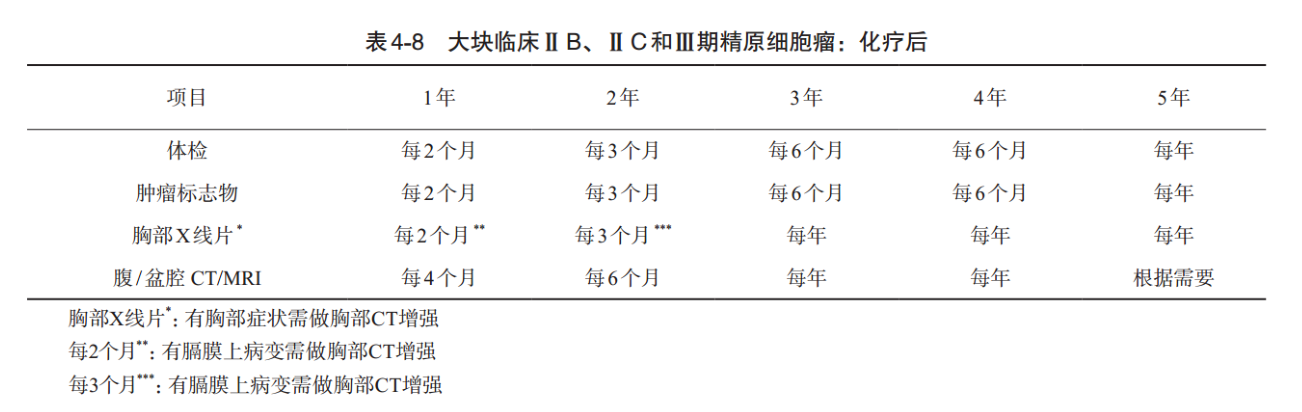
非精原生殖细胞瘤的随访
1.临床I期积极监测(无危险因素)
体格检查和血清肿瘤标志物第1年内每2个月1次:第2年每3个月1次,第3年每4~6个月1次,第4年每6个月1次,第5年每年1次。腹部盆腔CT/MRI第1年每4~6个月1次,第2年每6个月1次,第3年每年1次,然后根据临床需要。胸部X线片第1年第4和12个月,第2~4年每年1次,然后根据临床需要。

2.临床I期积极监测(有危险因素)
体格检查和血清肿瘤标志物第1年每2个月1次,第2年每3个月1次,第3年每4~6个月1次,第4年每6个月1次,第5年每年1次。腹部盆腔CT/MRI第1年每4个月1次,第2年每4~6个月1次,第3年每6个月1次、第4年每年1次,然后根据临床需要。胸部X线片第1年每4个月1次,第2年每4~6个月1次,第3年每6个月1次,第4年每年1次。然后根据临床需要。

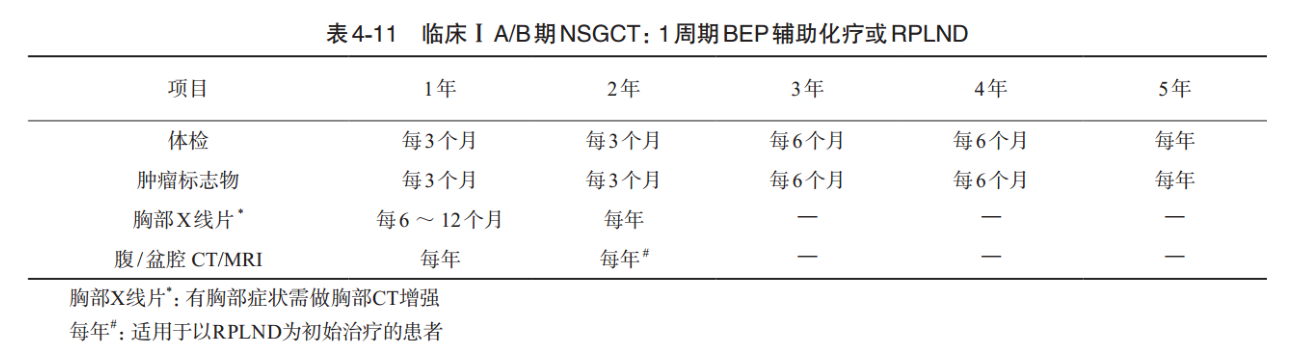
3.临床I A/B期:1周期BEP辅助化疗或RPLND术后
体格检查和血清肿瘤标志物在第1、2年每3个月1次,第3、4年每6个月1次,第5年每年1次。腹部盆腔CT/MRI第1、2年每年1次。胸部X线片第1年每6~ 12个月1次,第2年每年1次。
4.临床Ⅱ~Ⅲ期:化疗后完全缓解士化疗后RPLND
体格检查和血清肿瘤标志物在第1年每2个月1次,第2年每3个月1次,第3~5年每6个月1次。腹部盆腔CT/MRI第1年每6个月1次:第2年每6~12月1次,第3年每年1次,然后根据临床需要检査。胸部X线片第1~2年每6个月1次,第3~4年每年1次。

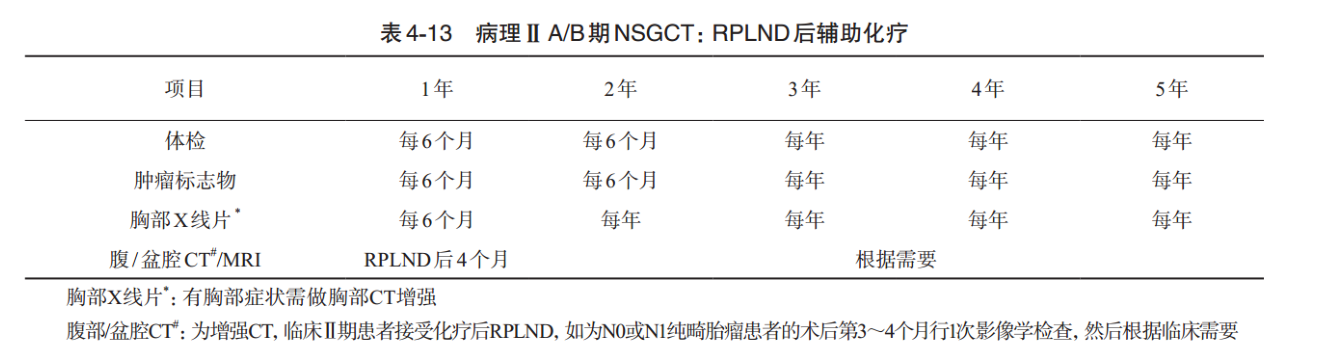
5.病理ⅡA/B期:RPLND后辅助化疗
体格检查和血清肿瘤标志物在第1~2年每6个月1次,然后每年1次。腹部盆腔CT/MRI在RPLND后检查,第1年每4个月1次,然后根据临床需要检查。胸部X线片第1年每6个月1次,然后每年1次。
6.病理ⅡA/B期: RPLND后无辅助化疗
体格检查、血清肿瘤标志物第1年每2个月1次,第2年每3个月1次,第3年每4月1次,第4年每6个月1次,第5年每年1次。腹部盆腔CT/MRI第1年每3~4个月1次,第2年每年1次,然后根据临床需要。胸部X线片第1年每2~4个月1次,第2年每3~6个月1次,然后每年1次。

以下几种情况容易被误认为肿瘤复发或进展,需仔细鉴别。 (1)博来霉素化疗导致的肺部结节(胸片或CT发现),通常位于胸膜下,但血清肿瘤标志物是正常的。 (2)良性畸胎瘤:化疗中或化疗后,畸胎瘤变大,类似肿瘤进展或复发。但血清肿瘤标志物正常。(3)血清β-hCG假性升高:全身化疗出现的性腺功能减退患者可出现血清B-hCG假阳性升高,可以用睾酮处理。