去势抵抗性前列腺癌的诊断与治疗
近几年,我国前列腺癌发病率呈显著上升趋势,且在初诊时多数已属中晚期。
内分泌治疗是晚期前列腺癌患者的基础治疗,但经过中位时间18~24个月的内分泌治疗后,几乎所有患者都进展为去势抵抗性前列腺癌(castration-resistant prostate cancerCRPC)。
常规的内分泌治疗无效后患者将面临疾病进展、生活质量下降、生存期缩短等问题。
(一)去势抵抗性前列腺癌的定义及诊断
CRPC是指前列腺癌患者经过初始持续ADT治疗后,血清睾酮达到去势水平(<50ng/d或<1.7nmolL),但是疾病进展的前列腺癌阶段。疾病进展可表现为PSA水平持续增高(PSA进展)或影像学可见的肿瘤进展(影像进展)。
1.PSA进展即每间隔1周监测血清PSA水平连续3次,血清PSA持续升高,且较基础值升高50%以上。同时,PSA绝对值达2ng/ml以上。
2.影像进展影像学检查发现新发病灶,包括骨扫描提示至少2处新发骨转移病灶,或者应用RECIST标准评价的新发软组织病灶。单纯症状进展不足以诊断为CRPC,需进一步评估。
在诊断CRPC时需要与发生转移的激素敏感性前列腺癌(hormone-sensitive prostate cancer,HSPC)相鉴别。并非所有的在使用去势治疗时进展的前列腺癌患者均能够诊断为CRPC。鉴别CRPC与转移性HSPC的两个关键点在于:
- ①睾酮是否达到去势水平;
- ②达到去势条件后,疾病是否持续进展。
(二)CRPC发生发展的分子机制及分型
CRPC的致病机制不明,相关分子网络复杂,多条信号通路协同致病,并随疾病发展而变化;因此针对单一分子的靶向治疗难以彻底清除病变。目前认为,CRPC的分子机制主要分为雄激素受体相关机制和非雄激素受体相关机制两大方面。
1.CRPC的雄激素受体相关形成机制
(1)AR基因扩增和过表达:AR基因异常扩增和AR蛋白的过表达是CRPC最常见AR改变。AR蛋白水平的升高是前列腺癌肿瘤细胞对低水平雄激素的适应。在大部分CRPC患者中,AR信号系统是被激活的。因此,持续和强化抗雄治疗仍然有效。
(2)AR基因突变:CRPC细胞中AR基因突变点多数位于氨基端结构域(N-terminal domain,NTD)和配体结合结构域(ligand-binding domain,LBD)区域包括T878A、AR868、AR867、H875YT、W742C、L702H和F877L等,这些突变多数是由抗雄药物治疗诱导,且不同抗雄药物的常见AR突变有所差异。AR突变会导致AR活性的增加,同时也会导致AR对配体的选择特异性下降四。有些AR突变允许AR被其拮抗剂所激活。
(3)AR剪接变异体(ARvariants,AR-Vs)的表达:AR-Vs是一系列AR剪接过程中产生的不完整形式的AR蛋白。AR-Vs已经被证实与前列腺癌耐药性相关。AR-V7缺乏AR蛋白中的LBD区域,可以不依赖于雄激素而保持持续的激活”。它会导致前列腺癌对于传统及新型的内分泌治疗药物耐药,例如比卡鲁胺、阿比特龙和恩扎卢胺等u9
(4)AR共调节因子的异常表达和功能异常:AR共调节因子是一类与AR转录活性相关的蛋白因子它们在激活或者抑制AR介导的转录中起着辅助作用。AR共调节因子,如p300/CBP等,对AR活性具有重要的调节作用,它们分别通过不同信号促进AR的转录活性,促进CRPC的形成u,21
(5)AR翻译后修饰的异常:AR蛋白在翻译后尚需要通过各种修饰才能发挥其功能,AR常见的翻译后修饰主要包括磷酸化、乙酰化、甲基化、泛素化和类泛素化等。AR翻译后异常的修饰使AR对于低浓度的雄激素敏感度增加,而导致CRPC的进展u3
(6)AR信号通路的旁路激活:在缺乏雄激素配体的条件下,表皮生长因子(EGF)和胰岛素样生长因子1(IGF-1)及细胞因子白介素6(IL-6)等可以通过不同的信号通路激活AR,启动AR靶基因的转录。ADT治疗后,糖皮质激素受体(GR)的表达量升高。GR能激活AR的下游基因中。这一系列的旁路激活与CRPC的进展相关。
(7)肾上腺雄激素和肿瘤内雄激素的合成:在正常生理状态下,睾丸合成的睾酮是男性雄激素的主要来源。另外5%~10%的雄激素由肾上腺合成中。肾上腺及肿瘤细胞自身产生的雄激素可以促进前列腺癌进展成为CRPC。
2.CRPC的非雄激素受体相关形成机制
(1)CRPC的前列腺癌肿瘤干细胞机制:
干细胞是一类具有多向分化潜能及自我更新能力的未分化或低分化的细胞群。前列腺癌肿瘤干细胞可能有两种来源
- ①正常干细胞是肿瘤发生的源泉,致癌性突变使正常干细胞内在的自我更新和无限增殖能力得到加强,从而转变为肿瘤干细胞;
- ②分化较成熟的肿瘤细胞受到外界突变剂、诱导剂等作用从而活化了某些干细胞相关途径,使其逆分化而获得干细胞特性,形成肿瘤干细胞。研究认为,ADT治疗可以诱发前列腺癌细胞的逆分化,因而CRPC的形成可能与肿瘤干细胞相关
(2)治疗诱导的CRPC:
神经内分泌性CRPC(NeCRPC)在组织学上表现为神经内分泌的分子标记物阳性,例如:CgA、SYN、NSE和CD56(NCAM等。NeCRPC详细的起源及其机制尚不十分明确。研究表明,NeCRPC与前列腺腺癌拥有相似的基因组只是在基因组的转录调控上存在差异,且腺癌可以转化为NeCRPC。这就表明,普通的前列腺癌在ADT放疗、化疗的选择压力下有向NeCRPC转化的可能也称之为治疗诱导的NeCRPC(therapy-inducedCRPC、t-NeCRPC)。此时病变的临床特征主要包括内分泌治疗无效、疾病进展迅速、内脏转移、早期转移而PSA水平没有相应升高。
CRPC并非“一种病”,而是“一类疾病状态它的发病有多种复杂机制参与,也就决定了无法用单一的方法进行治疗。CRPC对ADT治疗敏感性、组织病理类型及基因型存在异质性。正因为CRPC存在着这种异质性,临床上对于CRPC采用统一的治疗方式就缺乏理论支持,也难以达到理想的效果。因此,有必要根据CRPC形成的分子机制及病理特征进行分型,然后根据各自的特点,采用针对性的个体化治疗方案才能达到理想的疗效。
(三)可选治疗类型、机制及疗效评估
1.化疗药物
(1)多西他赛(Docetaxel):又名多烯紫杉醇是一种紫杉烷类抗肿瘤药物,多西他赛主要通过加强微管蛋白聚合作用和抑制微管解聚作用,形成稳定的非功能性微管束,阻碍癌细胞有丝分裂,最终诱导其凋亡,达到抗肿瘤的效果。SWOG-9916研究显示,与米托蒽醌联合强的松相比,多西他赛联合雌二醇氮芥化疗在延长mCRPC患者中位生存期(17.5个月vs15.6个月,P=0.02)和中位疾病进展时间(6.3个月vs3.2个月,P<0.01),提高PSA缓解率(50%vs27%,P<0.01)方面有明显优势。但多西他赛联合雌二醇氮芥化疗组的中断治疗率(16%vs10%)和白细胞减少的发生率(5%vs2%)较高。TAX-327研究结果显示与接受米托蒽醌治疗的患者相比,接受多西他赛75mg/m’,每3周1次的治疗显著延长中位生存期(18.9个月vs16.5个月,P=0.009)。同时患者疼痛明显缓解(45%vs32%,P=0.01),生活质量明显提高(22%vS13%,P=0.009),PSA缓解率明显增加(45%s32%,P=0.001)。由此,多西他赛联合泼尼松成为治疗CRPC患者的标准治疗方案。多西他赛常见的不良反应是骨髓抑制、疲劳、脱发、腹泻、神经病变和血管神经性水肿。TAX-327研究中,患者最多接受多西他赛治疗10个周期,而临床实践中,患者的最多治疗周期数可以不受此限制,对于完成10个周期多西他赛化疗,疗效好且身体状况能够承受的患者,可以继续增加化疗周期数,直至疾病进展。
(2)卡巴他赛(Cabazitaxel):
是第三代半合成紫杉烷类药物,通过与微管蛋白结合使细胞进入有丝分裂期受到抑制,从而抑制癌细胞增殖,其半衰期较长,较多西他赛作用更持久。卡巴他赛可作为多西他赛治疗失败后可选的有效治疗药物,卡巴他赛常见的不良反应是骨髓抑制、腹泻、恶心呕吐和疲劳。此外,卡巴他赛联合泼尼松化疗方案容易引起中性粒细胞减少症,因此,高危患者在用药前应预防性使用集落刺激因子。
(3)米托蒽醌(Mitoxantrone):
是蒽环类细胞周期非特异性抗肿瘤药物,通过与细胞DNA结合,抑制核酸合成导致细胞死亡。因此,近年来随着多个可延长mCRPC患者总生存时间的药物获批和应用,米托蒽醌已不作为mCRPC患者的常规治疗选项。
2.新型内分泌治疗
(1)阿比特龙(Abiraterone):
阿比特龙是一种高效、选择性、不可逆的CYP17酶抑制剂,能够阳断睾丸、肾上腺组织、前列腺癌肿瘤组织中雄激素的合成。COU-AA-302研究纳入既往未接受过化疗的mCRPC患者。结果显示阿比特龙可显著延长中位影像学无进展生存时间(16.5个月vs8.2个月,HR 0.52P<0.001)及中位生存期4.4个月(34.7个月vs 30.3个月,HR0.81,P=0.0033)。
此外,阿比特龙能减缓疼痛的进展,推迟化疗和阿片类药物的使用,推迟体能状况的恶化。COU-AA-301研究纳人多西他赛治疗失败的患者,分析显示阿比特龙联合泼尼松较安慰剂能显著延长中位生存期4.6个月(15.8个月vs11.2个月,HR 0.74,P<0.001)。次要研究终点显示阿比特龙可以延长患者中位PSA进展时间(8.5个月vs6.6个月)及影像学进展时间(5.6个月vs3.6个月),提高PSA缓解率(29%vs5.5%)。
阿比特龙最常见药物不良反应包括谷草转氨酶和(或)谷丙转氨酶水平升高或心脏疾病。由于CYP17酶抑制导致盐皮质激素水平升高,阿比特龙可能引起高血压低钾血症和体液潴留。因此,治疗患有高血压、低钾血症或体液潴留(如心力衰竭患者、心肌梗死、室性心律失常)相关基础疾病的患者时,需要谨慎选择并严密观察相关毒副反应。
阿比特龙联合泼尼松治疗期间,至少初始需按月监测肝功能、血钾以及血压,还需对心脏疾病进行对症评估,尤其是对既往存在心血管疾病的患者。mCRPC患者接受阿比特龙治疗时,推荐空腹服用阿比特龙,且联合治疗药物泼尼松的剂量为5mg(2次/天)使用。
(2)恩扎卢胺(Enzalutamide):
恩扎卢胺是新型非甾体类抗雄激素药物。作为雄激素受体信号转导抑制剂,通过抑制雄激素受体核易位、转录结合及辅助活化因子的募集来调控前列腺癌肿瘤细胞。
PROSPER研究中,对于PSA倍增时间(PSA-DT)<10个月的NM-CRPC患者随机分组,接受恩扎卢胺或安慰剂治疗。恩扎卢胺组中位无转移生存时间及PSA进展时间显著延长(36.6个月vs14.7个月,HR0.29P<0.001)(37.2个月vs3.9个月,HR0.07,P<0.001 )33]PREVAIL研究纳人无症状或症状轻微,未接受过化疗、或阿比特龙治疗的mCRPC患者。结果显示,与对照组相比,恩扎卢胺能显著降低影像学进展风险(HR0.19,P<0.001)和死亡风险(HR0.71P<0.001),并显著提高患者的中位生存期4.0个月(35.3个月vs31.3个月),推迟化疗的使用及骨相关不良事件的出现,延长PSA进展时间,明显提高PSA缓解率及软组织病灶反应率。
恩扎卢胺还能减缓疼痛的进展,推迟阿片类药物的首次应用及体能状况的恶化。对于接受过化疗的mCRPC患者,AFFIRM研究显示恩扎卢胺治疗可延长中位生存期(18.4个月vs13.6个月,HR0.63,P<0.001),此外其他次要终点也显著有利于恩扎卢胺,包括PSA缓解率、影像学无进展生存期和至首次骨相关事件时间等。恩扎卢胺常见的不良反应是疲劳、高血压、腹泻、潮热、头痛及癫痫。癫痫发作的发生率为0.6%,主要发生于既往有癫痫病史的患者。mCRPC患者接受恩扎卢胺治疗时无需联合泼尼松使用。
(3)阿帕他胺(Apalutamide):
是首个获批用于非转移性CRPC(NM-CRPC)治疗的药物,是新型非甾体雄激素受体阻断剂,其与雄激素受体的结合力是比卡鲁胺的7~10倍,能够有效抑制雄激素受体的功能,降低DNA结合效率及核转位,达到抑制肿瘤细胞增殖的作用B7。
SPARTAN研究中,对于PSADT<10个月的NM-CRPC患者随机分组,接受阿帕他胺或安慰剂治疗。结果显示,阿帕他胺显著延长中位无转移生存时间(40.5个月vs16.2个月,HR 0.28P<0.001),阿帕他胺治疗使远处转移或死亡风险下降72%。但对于患者的总生存时间获益数据在研究报道时尚不充分。次要终点,阿帕他胺组显著延长无症状进展时间(HR0.45,P<0.001)、出现转移的时间(HR0.27,P<0.001)及中位无进展生存期(HR0.29,P<0.001 )[8]。阿帕他胺组常见的不良反应为乏力、高血压、皮疹等,阿帕他胺可能会导致患者出现甲状腺功能减退,临床使用阿帕他胺时需要加强对甲状腺功能的监测。
(4)Darolutamide:
新型非甾体雄激素受体拮抗剂,用于治疗NM-CRPC。ARAMIS试验结果显示,对于PSA-DT<10个月的NM-CRPC患者,与安慰剂联合ADT相比,darolutamide联合ADT显著改善无转移生存期(40.4个月vs18.4个月,HR 0.41,P<0.001),患者转移或死亡风险降低了59%。此外,darolutamide在延长总生存期方面有优势(HR0.71,P=0.045)在其他次要终点,如疼痛进展时间、细胞毒性化疗时间、症状性骨骼事件时间等方面也优于对照组。Darolutamide联合ADT可延缓患者尿路和肠道症状发生。两组出现的不良事件发生率相似,包括疲劳/虚弱状态、高血压、跌倒、认知障碍、记忆障碍。
3.免疫治疗
Sipuleucel-T是一种自体源性细胞免疫制剂,能刺激T细胞,提高对前列腺酸性磷酸酶(大多数前列腺癌组织特异性表达的抗原)的免疫应答,从而调动患者自身的免疫系统识别和杀灭肿瘤细胞。一项多中心、随机、双盲的亚期临床研究显示Sipuleucel-T治疗组的中位生存期较安慰剂组延长了4.1个月。在3年生存率方面,治疗组为31.7%,明显高于安慰剂组的23%4,4。Sipuleucel-T用于症状轻微或无症状mCRPC患者的治疗。常见的不良反应包括畏寒、发热和头痛等。
(四)不同类型治疗方案选择
1.非转移性CRPC(nonmetastatic castration-resistantprostate cancer,NM-CRPC)的治疗
NM-CRPC实际指仅存在PSA持续升高且维持去势状态,但没有影像学检查可发现转移灶的前列腺癌患者。通过严密的PSA监测,这部分患者可以更早的被发现。NM-CRPC患者,尤其是PSA-DT<10个月的患者,在疾病发展过程中极易出现转移病灶并最终导致患者死亡。在这个疾病阶段,通过积极的治疗可以延缓病情进展、保证患者生存质量。
基于SPARTAN(阿帕他胺)、PROSPER(恩扎卢胺)和ARAMIS(Darolutamide)这三项Ⅲ期临床研究,对于转移风险较高(PSA-DT≤10个月)的NM-CRPC患者在ADT治疗基础上建议联合阿帕他胺、恩扎卢胺或Darolutamide.
在上述研究中对于转移灶的判断基于传统的影像学技术,例如CT、MRI及骨扫描。随着影像学技术的发展,新型PET-CT能够发现一些传统影像学检查没有发现的转移灶。但是新型影像学手段对于NMCRPC诊疗的临床意义仍不明确,截至目前国际公认的NM-CRPC临床诊断标准依然是利用传统影像学检查来判断是否远处转移,因此对于新型PET-CT检查显示阳性,但传统影像学阴性的NM-CRPC患者,应积极的进行临床治疗,密切随访。除药物治疗以外NM-CRPC患者的局部治疗可参考本指南其他章节。
2.mCRPC的治疗
(1)内分泌治疗
1)维持性去势治疗:回顾性的临床数据表明ADT治疗仍可以使晚期前列腺癌患者生存获益,虽然获益程度有限;此外,几乎所有的关于mCRPC患者药物治疗的亚期临床试验均以去势为基础;再者考虑到LHRH类似物的不良反应相对温和,因此,目前仍推荐mCRPC患者需要维持去势治疗。
2)新型内分泌药物治疗:阿比特龙和恩扎卢胺等。COU-AA-302和PREVAIL研究分别奠定了阿比特龙和恩扎卢胺在未经化疗的mCRPC患者治疗中的地位,两者均能明显延长mCRPC患者的总生存期和疾病无进展生存期。对于既往多西他赛化疗后的患者,COU-AA-301和AFFIRM研究结果已证实阿比特龙和恩扎卢胺也有比较显著的临床疗效。治疗方案为:阿比特龙,1000mg(1次/日)联合泼尼松5mg(2次/日);恩扎卢胺,160mg(1次/日)。
(2)化疗:
化疗前需先考虑患者对化疗的耐受性、一般身体状况及既往治疗的情况等因素。
1)多西他赛:以多西他赛为基础的化疗是mCRPC的标准化疗方案;即DP方案:多西他赛75mg/m’,每3周1次,静脉用药;泼尼松5mg口服2次/日。如果能够耐受,可持续10个周期或以上。
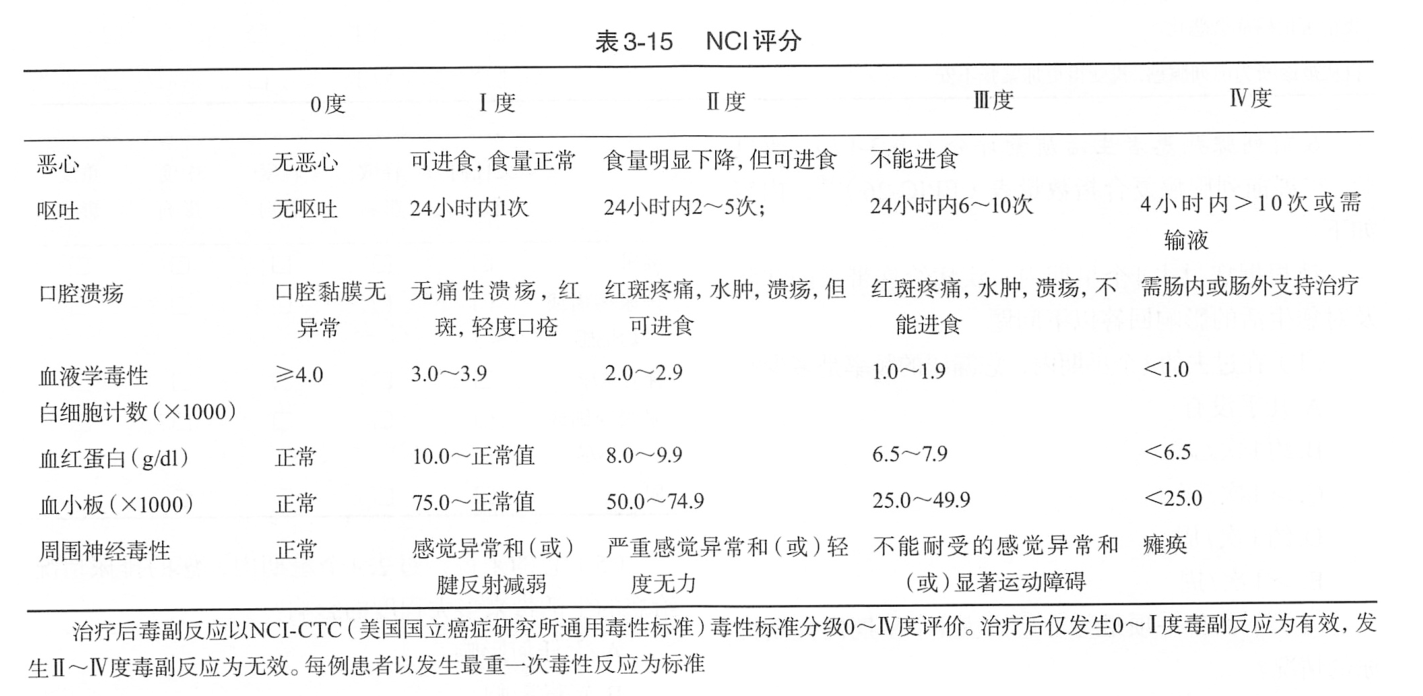
DP方案的适应证:①未经化疗的CRPC患者不论有无症状,且身体状况良好,可使用以多西他赛为基础的化疗;②对既往曾接受过多西他赛治疗的患者,身体状况良好,且之前对治疗有反应的可以重新给予多西他赛化疗;③合并神经内分泌分化的CRPC仍可选择含多西他赛的化疗方案;④对于病理类型为单纯神经内分泌或小细胞癌的CRPC患者,推荐使用以铂类为基础的化疗方案。可选用依托泊苷十顺铂或多西他赛+卡铂等化疗方案。化疗相关并发症分级详见表3-15。
添加图片注释,不超过 140 字(可选)
2)米托蒽醌:米托蔥醌12mg/m,每3周1次,静脉用药,同时联合强的松治疗,可在一定程度控制疾病进展,提高生活质量,特别是减轻疼痛。3)其他可选择的化疗方案有:①雌二醇氮芥十长春花碱。②雌二醇氮芥十依托泊苷。③卡巴他赛25mg/m’,每3周1次,静脉用药。加用泼尼松5mg口服,2次/日。可做为多西他赛治疗失败后的二线化疗替代药物。TROPIC研究的结果显示,与米托蒽醌二线治疗相比较,卡巴他赛可以延长多西他赛耐药后患者中位生存期2.4个月。
(3)免疫治疗:
Sipuleucel-T是第一种有效的治疗CRPC的肿瘤疫苗,用于无症状或轻微症状的mCRPC的治疗,中位生存时间可延长4.1个月。
3.更换、停用经典抗雄激素药物等传统二线内分泌治疗
前列腺癌进展至去势抵抗阶段,传统的内分泌治疗药物已经失效,无法继续有效的控制肿瘤。对于二线内分泌治疗(包括抗雄药物的撤退、抗雄药物的替换、改用雌激素等)虽部分患者可以短期内出现PSA下降,但总体有效率偏低,维持时间较短,且无明确证据表明可以给患者带来生存期的延长。但结合我国国情,考虑到新型内分泌药物治疗的高昂医疗费用及部分患者对化疗毒性不良反应的顾虑,在部分患者中选择性的使用二线内分泌治疗也是可以考虑的。具体的二线治疗方案根据患者的临床症状、体能状态及合并症等因素综合考虑。撤药过程中应严密观察患者的撤药反应。撤药期间进一步对患者进行全面评估,制订下一步治疗方案。
(五)精准治疗与个体化治疗
前列腺癌发生发展的遗传因素复杂多样,存在显著的肿瘤异质性。前列腺癌患者的肿瘤在基因组序列、表观遗传学等分子水平上存在巨大差异,特别是肿瘤进入CRPC阶段。这种差异直接导致了相同病理类型的前列腺癌患者对治疗药物的反应(耐药性不尽相同。
随着NGS的快速发展,测序成本的降低前列腺癌已经进人精准/个体化治疗时代。随着NGS在包括前列腺癌等肿瘤临床诊疗中的广泛应用,前列腺癌精准诊治策略已让越来越多的患者受益。基因检测有助于更准确地评估患者预后,进行疾病进展风险分层;提示对特定药物的敏感性,指导精准治疗,改善患者预后;积累资料,完善我国前列腺癌患者的基因突变谱和相关特征;理解与CRPC疾病进展、转移、复发、疗效等有关的分子机制,帮助新药研发。因此,建议确诊的mCRPC患者,在一线治疗进展后推荐进行相关的基因检测。
1.检测内容
虽然二代测序可以发现部分mCRPC患者存在有临床价值的突变,但是受限于药物的研发。《二代测序技术在肿瘤精准医学诊疗中的应用专家共识》建议检测应包含指南中明确指定、FDA或者中国药品监督管理局(National Medical ProductsAdministration,NMPA)批准的适应证相关的突变位点,还建议纳人正在进行临床试验的药物相关靶点,每个检测公司自己设定的检验组(panel)所包含的基因或者相同基因的检测位点都不尽相同,但这些检验组都是基于欧美人群(以高加索人种为主)数据筛选的。检验组中有限的基因数量可能导致国人前列腺癌检测及治疗过程中,遗传相关基因突变信息遗漏并增加受试者后续检测费用及样本损耗。因此建议针对不同遗传背景及检测目的的受检者,应根据实际需要进行检验组的筛选。
2.CRPC个体化治疗药物
(1)PARP抑制剂:
mCRPC患者可检测到DNA修复基因的失活,如BRCA1/2和ATM的改变,以及MMR途径基因(MLH1或MSH2)的高突变,s01BRCA1/2和ATM胚系突变在前列腺癌的发生发展中发挥了一定的作用。此外,随着疾病进展,部分患者出现体细胞的BRCA1/2和ATM等同源重组修复基因的突变。BRCA1/2、ATM等同源重组修复缺陷基因的存在往往提示患者预后不良。一项国内的对DNA修复基因缺陷的研究中纳入316例前列腺癌患者。研究发现9.8%的前列腺癌患者存在DNA同源重组修复基因缺陷,包括6.33%的受试者携带BRCA2、0.63%的受试者携带BRCA1、0.63%的受试者携带ATM基因胚系致病变异。TOPARP-A研究旨在评估奥拉帕利对mCRPC患者疗效。研究结果证明了奥拉帕利在非选择人群中的抗肿瘤活性,总体反应率为33%,在携带DNA同源重组修复相关基因突变人群中反应率为88%。TOPARP-B研究评估奥拉帕利在DNA同源重组修复相关基因异常CRPC患者中的疗效。按不同基因突变亚组分析复合反应率,结果显示,BRCAI/2基因突变组最高(83.3%)其次是PALB2基因突变组(57.1%)、ATM基因突变组(36.8%)及CDK12基因突变组(25.0%)。基于TOPARP等研究中单药奥拉帕利用于BRCAI/2或PALB2 基因突变的mCRPC治疗取得良好的效果53,s4另外,尼拉帕利(Niraparib)在GALAHAD试验纳人81例DNA修复基因缺陷的患者,结果显示:与对照组的非BRCAI/2基因突变组相比,尼拉帕利明显提高BRCA112基因突变组的完全缓解率(63%ys17%)。BRCAI/2基因突变组中位影像学无进展生存期为8.2个月。基于上述研究结果,FDA认为尼拉帕利治疗携带 BRCA1/2基因突变的mCRPC患者属于一种突破性疗法55。携带同源重组修复基因突变可能提示对铂类化疗[]及PARP抑制剂敏感。通过检测BRCA1/2ATM、CDK12、PALB2及FANCA等DNA同源重组修复基因的胚系与体细胞基因突变,可以指导早期使用铂类化疗药物,并使用PARP抑制剂等临床实验性治疗。
(2)免疫检查点抑制剂:
相对于正常前列腺细胞,前列腺癌细胞中PD-L1表达增多,且前列腺肿瘤微环境中的CD8+T细胞高表达PD-1。免疫检查点抑制剂中的PD-1/PD-L1抑制剂为前列腺癌的免疫治疗提供了新的手段。
目前相关临床试验显示PD-1/PD-L1抑制剂在前列腺癌中有实际的临床意义特别是对于基于二代基因测序发现存在微卫星不稳定(MSI-H)或错配修复缺陷(dMMR)的患者是潜在获益人群。携带上述基因突变的患者往往具有较高的总体基因突变数量。但存在的问题是适用人群的选择及疗效和不良反应的评估。在中国316例前列腺癌患者中,携带MSH6、MSH2基因胚系致病变异的患者比例均为0.63%,未发现携带MLH1、PMS2基因胚系致病变异患者。KEYNOTE-199研究中显示Pembrolizumab对携带BRCA1/2或ATM基因突变mCRPC患者的疾病控制率为22%。KEYNOTE-028研究证实Pembrolizumab治疗后患者的中位无进展生存时间及中位生存期分别为3.5个月和7.9个月,且对于晚期的PD-L1阳性的进展期前列腺癌患者是很好的选择6。Pembrolizumab于2017年被FDA批准用于治疗在MMR中具有突变和/或在肿瘤中表现出MSI的前列腺癌。推荐在使用或排除其他可用的有效治疗(例如sipuleucel-T、阿比特龙、恩扎卢胺、多西他赛、卡巴他赛、镭-223等)之后,可考虑Pembrolizumab。
PD-1/PD-L1抑制剂主要的不良反应为体内激活的T细胞引起的炎性组织损伤,表现为腹泻、结肠炎、皮疹瘙痒、肝炎、垂体炎和甲状腺炎等。
(3)其他潜在的信号通路:
针对mCRPC活检组织的全外显子组和转录组测序发现:与局限性前列腺癌相比,mCRPC组织中AR、TP53、PI3K/AKT信号转导通路、WNT信号转导通路、细胞周期通路MAPK信号转导通路以及染色体重塑等基因的突变发生率更高。但是由于药物研发及相关靶向药物在前列腺癌临床应用中的证据有限,对上述基因突变检测的意义仍有待进一步确认。
国内外针对CRPC的分型治疗仍处于临床研究阶段,其重点是探索CRPC治疗方式选择及预后的标志物。例如AR的剪切变体、AR信号调节因子、AR翻译后修饰的异常、AR信号通路的旁路激活、干细胞分化及神经内分泌转化在CRPC发病中的作用的研究。此外,血液活检中发现AR-V7阳性的患者对阿比特龙及恩扎卢胺的治疗效果不佳,但不影响多西他赛的疗效。CRPC患者合并前列腺导管内癌的情况下对多西他赛治疗效果不佳。随着研究的深人将为CRPC的治疗提供更多的理论依据。CRPC患者会得到个体化、精准、有效的治疗方式。
(六)针对症状及转移病灶的治疗
1.下尿路症状的治疗
近年来,随着新型内分泌治疗、化疗、免疫治疗等方法应用于临床,治疗反应性良好的CRPC患者的生存时间跨度延长至20~80个月,系统性治疗的不良反应需要临床医师密切关注。此外,CRPC原发灶引起的并发症严重影响患者生活质量,甚至有些症状(尿道出血膀胱填塞)可能危及生命,临床仍需重视,这些并发症主要包括下尿路梗阻、反复性肉眼血尿或伴有血块填塞膀胱、直肠尿道或直肠膀胱瘘及直肠梗阻等。
尽管有回顾性研究报道了手术切除晚期前列腺癌原发灶是安全可行的,但应严格掌握手术指征、评估身体状况及手术难度,术前应与患者及家属充分沟通,手术目的是缓解局部症状,提高晚期前列腺癌患者的生存质量。根据局部的侵犯情况可选的手术方式包括:姑息性经尿道前列腺电切术、姑息性前列腺切除术、姑息性前列腺膀胱切除术、姑息性全盆腔脏器切除术。
2.骨转移相关并发症的治疗
针对难治性骨痛,外照射放疗可显著缓解疼痛,疼痛无法耐受者可建议单次小剂量放疗或三代双膦酸盐治疗。对于骨转移引起的椎体塌陷或畸形、病理性骨折和脊髓压迫等并发症,骨水泥填充或减压手术可缓解疼痛和改善生活质量,应充分告知患者脊髓压迫的危险性,有可疑症状者给予高剂量皮质类固醇并尽快行MRI检查,包括骨科在内多学科会诊考虑是否减压手术解除压迫症状,或者辅助外照射放疗。
(1)双膦酸盐药物治疗:
大多数mCRPC患者伴有骨转移疼痛症状。骨保护剂可有效治疗骨破坏,缓解骨痛,预防和推迟骨相关事件的发生,但不能延长生存时间。
唑来膦酸已用于mCRPC患者的一线用药,能有效治疗骨破坏、缓解骨痛、预防和推迟骨相关事件的发生,尤其推迟病理性骨折的发生。唑来膦酸适合与化疗、放疗、手术、内分泌治疗等治疗联合应用也可与阿片类镇痛药联合用药。因此,唑来膦酸虽然不能取代常规抗肿瘤治疗及镇痛治疗,但可作为前列腺癌骨转移综合治疗的基础用药。
双磷酸盐治疗可能导致低钙血症和低磷血症等代谢异常。为防止此类不良反应的发生,可在治疗时补充钙剂和维生素D,并给予监测。
(2)分子靶向药物治疗:
地诺单抗(Denosumab是一种特异性靶向核因子xB受体活化因子配体(RANKL)的单克隆抗体,可以抑制破骨细胞活化和发展,减少骨吸收,增加骨密度。在MOCRPC人群中,与安慰剂相比,地诺单抗可增加无骨转移患者生存率(中位生存期29.5个月vs25.2个月,P=0.028),但总体生存率并无获益。一项Ⅲ期随机双盲临床试验显示,对于mCRPC患者,地诺单抗在延迟或预防SRE(病理性骨折、放疗、骨骼手术、脊髓压迫)方面优于唑来膦酸,但低钙血症的发生率显著升高(13%vs6%),下颌骨坏死的发生率也有升高趋势(2%vs1%)[4。推荐补充钙剂和维生素D,并给予监测。
同时,须重视此类药物的不良反应(如下颌骨坏死)。患者在开始骨保护剂治疗前应进行牙科检查创伤史、牙科手术或牙科感染以及长期静脉注射双膦酸盐治疗可增加下颌坏死的风险[51。
3.镇痛治疗
骨转移癌疼痛常见的治疗方法包括放疗、化疗、核素治疗、生物治疗、双膦酸盐类药物治疗、经皮椎体成形术、微创介人治疗、手术治疗阿片类镇痛药物、非甾体抗炎药物、抗抑郁药物和抗惊厥药物治疗等。尽管缓解骨疼痛的治疗方法多种多样,但镇痛药治疗在骨疼痛治疗中,具有不可取代的作用,是疼痛治疗的关键及基础性治疗用药。
骨转移的镇痛药治疗应遵循WHO癌症疼痛治疗基本原则,针对患者的疼痛程度选择不同“阶梯”的镇痛药物。WHO的癌症三阶梯镇痛治疗的五项基本原则:口服及无创途径给药;按阶梯给药;按时给药;个体化给药;注意具体细节。常用镇痛药物包括非甾体抗炎镇痛药、阿片类镇痛药及辅助用药三大类。非甾体抗炎镇痛药及阿片类镇痛是缓解骨转移疼痛的主要药物。辅助用药包括:抗抑郁药、抗惊药、NMDA受体拮抗剂、糖皮质激素类、a2肾上腺素能受体激动剂等药物。辅助用药与非甾体类抗炎镇痛药和(或)阿片类镇痛药联合应用,用于进一步缓解神经病理性疼痛。
应根据疼痛程度选择用药。
- (1)轻度疼痛:选择非甾体抗炎药,或阿片及非甾体类抗炎镇痛药复方制剂。
- (2)中度疼痛:选择阿片类镇痛药,如可待因双氢可待因,同时给予非甾体抗炎镇痛药,或阿片及非甾体类抗炎镇痛药复方制剂。酌情联合应用辅助药物。
- (3)重度疼痛:选择强阿片类镇痛药,如吗啡缓释片,羟可酮缓释片,芬太尼透皮贴剂。同时给予非甾体抗炎镇痛药,或阿片及非甾体抗炎镇痛药复方制剂。住院患者多有中重度骨痛,需根据病情将阿片类镇痛药剂量调整至最佳镇痛的安全用药剂量。
癌痛控制强调个体化的综合治疗,针对处于不同病程和疼痛程度的患者,制定和实施个体化治疗方案是决定预后的重要因素。治疗骨转移癌痛,应采取多学科会诊制度,给予序贯治疗,并及时评估疗效和安全性,调整治疗方式和剂量,以期达到最佳治疗效果。